BIP 2026 N°1

Editorial
L’effet placebo, un réel outil thérapeutique ?
Les médecins prescrivent parfois des médicaments dont ils ne pensent pas qu’ils amélioreront les symptômes des patients par un mécanisme pharmacologique. Une étude menée auprès de 952 médecins généralistes de 21 pays et publiée fin 2025 dans JAMA Network Open a visé à quantifier la prévalence et les facteurs associés à ces prescriptions « essentiellement placebos ». La proportion de médecins ayant déjà prescrit un traitement essentiellement placebo au moins une fois dans leur carrière était de 84%. La fréquence médiane est de 1 prescription toutes les 2 semaines mais s’élèverait tout de même à 2,5% des consultations en France. Les placebos les plus cités étaient les vitamines et compléments alimentaires et les médecines alternatives comme l’homéopathie.
Cette pratique s'appuie sur des données probantes démontrant que l’effet placebo représente une part importante de l’efficacité des traitements, comme cela a été montré dans le traitement de la douleur, de la dépression, de l’anxiété et d’autres troubles neuropsychiatriques ou fonctionnels. La prescription de placebo peut donc être perçue comme un outil sans risque pour gérer certaines situations difficiles (plaintes inexpliquées ou symptômes psychosomatiques). Toutefois, outre les effets nocebo possibles mais rarement médicalement significatifs, la prescription de placebos sans transparence soulève des préoccupations éthiques et menace la confiance patient-médecin.
Une alternative éthiquement acceptable émerge : les placebos en "ouvert" (c’est-à-dire en informant le patient qu’il reçoit un placebo). Des études ont montré qu’ils peuvent également réduire la douleur ou améliorer l’humeur, à condition que le patient soit "éduqué" c’est-à-dire qu’on lui explique que le placebo peut activer des processus biologiques réels, comme la libération de neurotransmetteurs, améliorant ainsi ses symptômes. Ainsi, le placebo en ouvert, utilisé de manière transparente et accompagné d'une éducation appropriée du patient, pourrait constituer un choix thérapeutique éthique et sans danger pour certaines situations cliniques spécifiques, notamment la douleur chronique et les symptômes médicalement inexpliqués.
Jean-Luc FAILLIE
Wolters F. et al., JAMA Netw Open. 2025;8(9):e2532672.
CHU Montpellier
Service de Pharmacologie Médicale et Toxicologie
Dr Olivier MATHIEU
Hôpital Lapeyronie, 371 Avenue du Doyen Gaston Giraud, 34295 Montpellier, France
Centre Régional de Pharmacovigilance (CRPV)
Déclaration en ligne : https://signalement.social-sante.gouv.fr/
Centre d’Addictovigilance
Laboratoire de Toxicologie et de Suivi Thérapeutique Pharmacologique
CHU Toulouse
Service de Pharmacologie Médicale et Clinique
Pr Agnès Sommet
37 allées Jules-Guesde, 31000 Toulouse, France
Centre Régional de Pharmacovigilance, de PharmacoEpidémiologie et d’Informations sur le Médicament (CRPV)
Centre d’Evaluation et d’Informations sur la Pharmacodépendance et d'AddictoVigilance (CEIP-A)
Antenne Médicale de Prévention du Dopage et des conduites dopantes d’Occitanie (Centre Pierre-Dumas)
Evaluation chez la Femme Enceinte des MEdicaments et de leurs RISques (EFEMERIS)
VOTRE SERVICE DE PHARMACOLOGIE MEDICALE
Les pharmacologues médicaux sont des spécialistes du médicament, médecins et pharmaciens, qui ont pour missions l’évaluation et le suivi de l’efficacité et de la sécurité des médicaments, les vigilances associées aux médicaments et aux drogues, l’information sur le bon usage du médicament et l’enseignement de la pharmacologie médicale auprès des étudiants en santé et des professionnels de santé. Les services de pharmacologie médicale et toxicologie des CHU de Montpellier et de Toulouse regroupent plusieurs structures médicales : centres régionaux de pharmacovigilance et d’information sur le médicament, centres d’addictovigilance, laboratoires de toxicologie et de suivi thérapeutique pharmacologique, unités de pharmacologie clinique et pharmaco-épidémiologie et unité de prévention du dopage.
Sommaire
- INFORMATIONS IMPORTANTES - ALERTES
- PHARMACOLOGIE CLINIQUE
- PHARMACOVIGILANCE
- PHARMACO-EPIDEMIOLOGIE
- MEDICAMENTS, REPRODUCTION ET PERINATALITE
- PHARMACOLOGIE SOCIALE
- ECOPHARMACOLOGIE
- ADDICTOVIGILANCE
- PHARMACOLOGIE-TOXICOLOGIE
Informations importantes et alertes concernant le bon usage et la sécurité des médicaments
ANSM
Tableau comparatif des spécialités d’immunoglobulines humaines administrées par voie sous-cutanée (IgSC) : renforcer la sécurité et éviter les confusions (02/12/2025) : lien
Infections hivernales : il est conseillé d’éviter l’ibuprofène ou le kétoprofène en première intention (18/12/2025) : lien
Fluoroquinolones : une consommation en baisse mais des mésusages qui persistent (19/12/2025) : lien
Prévention des hospitalisations pour bronchiolite chez le nouveau-né : Beyfortus montre une efficacité supérieure à celle offerte par Abrysvo (22/12/2025) : lien
Grippe saisonnière : les médicaments homéopathiques ne sont pas des vaccins (29/12/2025) : lien
Colchicine en alternative à Colchimax : un ajustement fin du dosage est indispensable (08/01/2026) : lien
Vaccination contre le HPV : le bilan 2024-2025 confirme de nouveau la sécurité du vaccin Gardasil 9 (15/01/2026) : lien
Arrêt de commercialisation de Vitamine A Dulcis (pommade ophtalmique) : nouvelles alternatives (02/02/2026) : lien
Médicaments à base de finastéride 1 mg : mise en place d’une attestation d’information partagée entre le médecin et le patient (05/02/2026) : lien
Ferrostrane 0,68 pour cent, sirop (férédétate de sodium) : risque d’erreur médicamenteuse chez les nourrissons de faible poids (16/02/2026) : lien
Surveillance des agonistes GLP-1 : l’ANSM confirme le rapport bénéfice/risque favorable lorsque ces médicaments sont utilisés conformément aux recommandations (17/02/2026) : lien
Arrêt de commercialisation de Minirin 2,5 µg/dose, solution pour pulvérisation nasale (20/02/2026) : lien
Traitement des varices : l’ANSM rappelle les risques associés à l’utilisation des sclérosants veineux (10/03/2026) : lien
Usages détournés de l’isotrétinoïne à des fins esthétiques : l’ANSM alerte sur des risques importants (12/03/2026) : lien
Vaccination VRS chez la personne âgée (11/04/2025) : lien
LES ANTICORPS CONJUGUES MEDICAMENTS (ADC) : LA CHIMIOTHERAPIE “ A TÊTE CHERCHEUSE”
Antoine Roy (étudiant en Pharmacie) et Pascale Palassin (Montpellier)
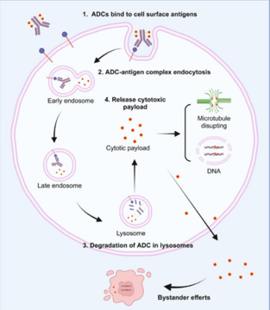
Avec un marché mondial en pleine expansion, les anticorps conjugués médicament (Antibody Drug Conjugate, ADC) représentent un tournant en oncologie. Ces molécules hybrides associent la haute spécificité de cible d’un anticorps monoclonal à la puissance cytotoxique d’une chimiothérapie, appelée payload, reliés par un bras de liaison (linker).
Cette stratégie permet d’administrer une chimiothérapie fortement cytotoxique, en limitant l’exposition des tissus sains. L'ADC cible un antigène tumoral spécifique, exprimé en surface des cellules tumorales mais idéalement peu ou pas par les cellules saines et capable d’induire une internalisation après liaison. Ainsi, après fixation à l’antigène tumoral, l’ADC est internalisé par endocytose dans les compartiments endo-lysosomaux. Le linker est ensuite clivé (pour 13 des 15 ADC commercialisés en Europe), par protéolyse ou par acidification du milieu, permettant la libération du cytotoxique (1).
Certains payloads lipophiles (8 sur 15), notamment la monométhyl auristatine E (MMAE) ou les inhibiteurs de la topoisomérase I, tels que le deruxtecan ou le SN-38, confèrent aux ADC un effet dit « bystander » qui correspond à la diffusion du cytotoxique vers les cellules tumorales voisines après libération intracellulaire, permettant d’augmenter l'efficacité quand la cible est hétérogène. Les payloads plus hydrophiles, comme le DM1 (dérivé de la maytansine 1) ou la MMAF, restent majoritairement confinés au sein de la cellule cible (2).
D’un point de vue pharmacodynamique, si certains ADC, comme le sacituzumab govitecan (TRODELVY), agissent principalement par libération de leur molécule cytotoxique (dans ce cas, SN-38, métabolite actif de l’irinotecan), d’autres présentent des mécanismes d’action additionnels. Ainsi, le brentuximab vedotin (ADCETRIS) associe à l’effet cytotoxique de la MMAE, une cytotoxicité cellulaire dépendante des anticorps (ADCC). Le trastuzumab emtansine (KADCYLA) et le trastuzumab deruxtecan (ENHERTU), dérivés du trastuzumab (HERCEPTIN, anti-HER2) combinent, en plus de ces deux effets, une inhibition de la voie de signalisation oncogénique HER2 par le biais du trastuzumab.
Cette activité multimodale peut être associée à la survenue d’effets indésirables relatifs à la pharmacodynamie du cytotoxique mais également en lien avec la cible thérapeutique (toxicité « on-target off-tumor »), lorsque l’antigène ciblé est également exprimé dans certains tissus sains. La nectin-4, cible de l’enfortumab vedotin (PADCEV) est exprimée dans l’épiderme, ce qui explique, au moins en partie, les effets indésirables cutanés observés avec ce médicament. De même, des effets indésirables oculaires ont été fréquemment rapportés avec le médicament mirvetuximab soravtansine (ELAHERE), en lien notamment avec l’expression du récepteur alpha des folates par les cellules de l’épithélium cornéen.
Les ADC représentent actuellement 1,5% des médicaments du cancer suspectés d’être impliqués dans les cas d’effets indésirables spontanément rapportés à l’échelle internationale en pharmacovigilance (données VigiBase). Ce taux pourrait augmenter rapidement avec plus de 200 ADC en cours développement clinique (phases I–III) et plus de 400 essais cliniques impliquant des ADC actuellement en cours dans le monde (3).
Suffixe (linker + payload) | Payload (exemple d’ADC) | Mécanisme | Effets indésirables spécifiques |
| -VÉDOTIN | MMAE (Adcetris, Padcev, Polivy, Tivdak) | Inhibiteur microtubules | Neuropathies, neutropénies |
| -MAFODOTIN | MMAF (Blenrep) | Inhibiteur microtubules | Toxicité oculaire, thrombopénie |
| -EMTANSINE | DM1 (Kadcyla) | Inhibiteur microtubules | Thrombopénie, Hépatotoxicité |
| -SORAVTANSINE | DM4 (Elahere) | Inhibiteur microtubules | Toxicité oculaire (kératopathie) |
| -DERUXTECAN | DXd (Enhertu, Datroway) | Inhibiteur Topoisomérase 1 | Atteinte pulmonaire (ILD), nausées |
| -GOVITECAN | SN38 (Trodelvy) | Inhibiteur Topoisomérase 1 | Diarrhées, nausées, neutropénies |
| -OZOGAMICIN | Calichéamycine (Mylotarg, Besponsa) | Cassures double brin de l’ADN | Toxicité hépatique majeure, syndrome d’obstruction sinusoïdale |
| -TESIRINE | Dimère PBD (Zynlonta) | Alkylant de l’ADN | Cytopénies, oedèmes |
- He J, Zeng X, Wang C, Wang E, Li Y. Antibody-drug conjugates in cancer therapy: mechanisms and clinical studies. MedComm (2020). 2024 Jul 28;5(8):e671.
- Xu S. Internalization, Trafficking, Intracellular Processing and Actions of Antibody-Drug Conjugates. Pharm Res. 2015 Nov;32(11):3577-83.
- Wang R, Hu B, Pan Z, Mo C, Zhao X, Liu G, Hou P, Cui Q, Xu Z, Wang W, Yu Z, Zhao L, He M, Wang Y, Fu C, Wei M, Yu L. Antibody-Drug Conjugates (ADCs): current and future biopharmaceuticals. J Hematol Oncol. 2025 Apr 30;18(1):51.
Effets des antidépresseurs sur les paramètres cardiométaboliques et physiologiques
Sawsan El Hussein, Virginie Bres (Montpellier)
Cette étude publiée dans The Lancet est une méta-analyse de 151 études cliniques randomisées et 17 rapports de la FDA portant sur près de 60 000 participants. Elle compare les profils d’effets indésirables (EI) de trente antidépresseurs pris sur une durée médiane de huit semaines et met en évidence des différences marquées notamment sur certains paramètres cardiométaboliques (tableau de synthèse).
Les variations pondérales constituent l’un des EI les plus contrastés entre les antidépresseurs évalués. L’étude rapporte ainsi un écart d’environ 4 kg entre l’agomélatine, qui est associée à la plus importante perte de poids (– 2,44 kg), et la maprotiline (+ 1,82 kg). Les différences de profil métabolique entre antidépresseurs apparaissent aussi à travers leurs effets sur la cholestérolémie totale : par exemple, l’augmentation est notable avec la venlafaxine, la duloxétine ou la paroxétine, alors qu’elle n’est pas mise en évidence avec le citalopram. De même, l’influence sur la glycémie n’est rapportée qu’avec la duloxétine (+ 0,30 mmol/L).
Sur le plan hémodynamique, les disparités sont également marquées : la fréquence cardiaque diffère de plus de 21 bpm entre la fluvoxamine (- 8,2 bpm) et la nortriptyline (+ 13,8 bpm) et par ailleurs la pression artérielle systolique varie de plus de 11 mmHg entre la nortriptyline (- 6,7 mmHg) et la doxépine (+ 4,9 mmHg), illustrant des profils cardiovasculaires sensiblement différents selon la molécule. Certains antidépresseurs dont la duloxétine étaient associés à une élévation des transaminases et phosphatases alcalines, qui bien que modeste, illustre un profil compatible avec les rares cas de cholestase rapportés.
En revanche, les auteurs n’ont trouvé aucune preuve solide que les antidépresseurs modifient de façon cliniquement significative l’intervalle QT ou les taux sanguins de sodium, de potassium, d’urée et de créatinine.
Ces résultats suggèrent que le choix d’un antidépresseur pourrait être personnalisé en tenant compte du profil cardiométabolique des patients. Toutefois, ils doivent être interprétés avec prudence dans la mesure où les essais cliniques, menés chez des patients jeunes, peu comorbides et sur des durées courtes sous-estiment les risques chez les personnes âgées et ne permettent pas d'évaluer les effets métaboliques chroniques.
Interaction mirabégron-clozapine : méconnue mais réelle
Haleh Bagheri (Toulouse)
Une publication récente (1) rapporte une interaction médicamenteuse rare mais cliniquement significative entre la clozapine et le mirabégron (BETMIGA) chez un homme de 63 ans atteint de schizophrénie. Le patient a présenté des chutes répétées, une somnolence et des troubles de l’équilibre après l’initiation du mirabégron pour une vessie hyperactive. Il s’agit d’un agoniste β3 adrénergique, une alternative aux médicaments anticholinergiques. Il est à la fois substrat du cytochrome hépatique 2D6 et possède un effet inhibiteur modéré et temps-dépendant sur ce cytochrome. Les concentrations plasmatiques de clozapine ont progressivement dépassé la plage thérapeutique. La réduction de la dose de clozapine a permis de ramener les concentrations aux niveaux cibles et d’améliorer la mobilité et l’état de vigilance, avec une seule chute rapportée après l’ajustement.
Ce cas met en évidence une interaction pharmacocinétique probable liée à l’inhibition modérée du CYP2D6 par le mirabégron, contribuant à un surdosage en clozapine. Un seul cas similaire a été publié auparavant (2). Cette interaction devrait être pris en compte, en particulier chez les patients âgés polymédiqués, d’autant plus que cette interaction avec la clozapine n’est pas indiquée dans le Résumé des Caractéristiques du Produit du mirabegron. La surveillance des concentrations de clozapine après l’introduction d’inhibiteurs du cytochrome impliqués dans son métabolisme est recommandée afin de prévenir les effets indésirables dose-dépendants dans les populations vulnérables.
- Guérin C, Auty C, Pierre M et al. Clozapine and Mirabegron, a case report of drug-drug interaction with severe consequences in a geriatric patient. Eur J Clin Pharmacol (2026) 82:51 doi.org/10.1007/s00228-025-03983-8
- Filipe TP, Marques JG. Pleurothotonus (Pisa syndrome) induced by an association of clozapine and mirabegron. Prim Care Companion CNS Disord. 2018, 20(2):17l02161. doi.org/1 0.4088/PCC.17l02161
Interactions médicamenteuses hypoglycémiantes : étude multibase cas‑croisé à haut débit
Thibault Viguier (interne de pharmacie), Virginie Bres (Montpellier)
Cette étude de grande envergure s’intéresse aux interactions médicamenteuses pouvant majorer le risque d’hypoglycémie sévère chez les patients âgés de 65 ans et plus traités par sulfonylurées. Pour identifier les médicaments susceptibles d’aggraver ce risque, les chercheurs ont utilisé une méthode high-throughput data mining, appliquée à trois vastes bases de données de santé américaines : Medicare (2012–2020), MarketScan (2003–2022) et Optum Clinformatics (2004–2022). Cette approche a permis d’analyser plus de 1 600 médicaments, chez les presque 265 000 individus ayant présenté un épisode d’hypoglycémie sévère sous sulfonylurées inclus dans l’étude.
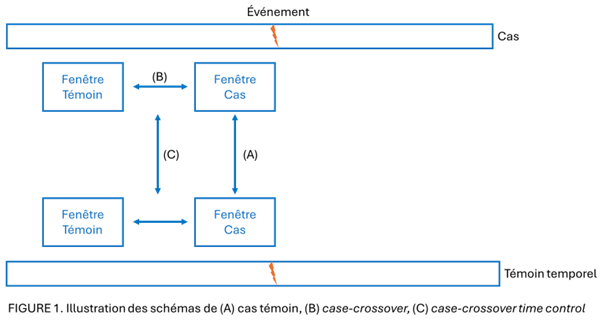
L’originalité de l’étude réside dans l’application multibase d’un schéma en case-crossover (CCO), pour lequel chaque patient est son propre témoin. Les traitements prescrits juste avant l’épisode d’hypoglycémie sont comparés à ceux administrés durant des périodes de référence, ce qui neutralise les facteurs individuels constants comme l’âge, le sexe, mais aussi la variabilité pharmacogénétique, les profils de comorbidités ou les différences de statuts socio-économiques. Un groupe de patients sous metformine a été utilisé comme comparateur actif afin d’être utilisé pour s’affranchir des facteurs de confusion temps-dépendants résiduels. Cet ajustement utilisant un témoin temporel correspond à un case-crossovertime control (CCTC).
Parmi les plus de 1600 médicaments, 86 présentaient un risque accru d’hypoglycémie en association avec les sulfonylurées lors de l’analyse en CCO, 36 conservaient ce risque via l’analyse en CCTC et seulement deux restaient statistiquement significatif après ajustement statistique par la méthode false discovery rate (FDR) de Benjamini–Hochberg utilisée pour limiter l’inflation du risque α induite par la multiplication des tests statistiques. Ces deux médicaments étaient l’association sulfaméthoxazole/triméthoprime (OR = 1,76) et le métronidazole (OR = 2,17).
Les auteurs soulignent que toutes les interactions pharmacocinétiques ou pharmacodynamiques n’ont pas nécessairement de conséquences cliniques, mais que certaines, comme celles identifiées ici, justifient une vigilance accrue. Ils concluent à la nécessité d’une prudence particulière lors de la prescription de ces antibiotiques chez les patients âgés polymédiqués, en raison du risque renforcé d’hypoglycémie sévère.
- Bea, Sungho et al. “Medications Associated with Increased Risk of Hypoglycemia in Older Adults on Sulfonylureas: A High-Throughput Case-Crossover-Based Screening Study.” Drug safety, 10.1007/s40264-025-01629-3. 27 Nov. 2025, doi:10.1007/s40264-025-01629-3
- Hernández-Díaz, Sonia et al. “Case-crossover and case-time-control designs in birth defects epidemiology.” American journal of epidemiology vol. 158,4 (2003): 385-91. doi:10.1093/aje/kwg144
Consommations médicamenteuses et santé périnatale des professionnelles de santé : quels signaux d’alerte ?
Anna-Belle BEAU et Mélanie ARAUJO (Toulouse)
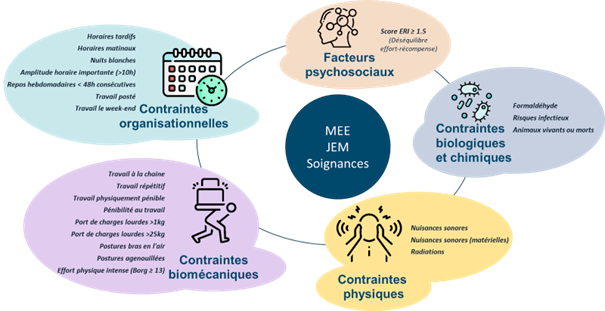
Les femmes représentent plus de 70% de la force de travail dans le secteur de la santé et du médico-social, où les conditions de travail peuvent être exigeantes (horaires décalés, efforts physiques, stress, travail de nuit, …). L’accumulation de ces contraintes peut fragiliser le déroulement de la grossesse. Dans ce contexte, l’étude des consommations médicamenteuses constitue un indicateur particulièrement pertinent de l’état de santé des femmes et des inégalités professionnelles en amont et pendant la grossesse.
Une étude nationale portant sur près de 40 000 femmes enceintes travaillant dans ces secteurs en France, a été menée en croisant des données de santé, socio-économiques et de contraintes professionnelles. L’analyse a mis en évidence des profils de contraintes différenciés selon les métiers. Certains métiers tes que les aides-soignantes et les agents de service hospitalier cumulent des contraintes biomécaniques et organisationnelles tandis que d’autres comme les infirmières, ambulancières, médecins hospitaliers et sages-femmes sont principalement exposés aux horaires atypiques. Ces profils professionnels s’accompagnaient de différences de consommation médicamenteuse visibles l’année précédant la grossesse. Les femmes exerçant les métiers exposés au plus grand nombre de contraintes avaient une consommation plus fréquente d’antalgiques (70% vs 58%) et de psychotropes (16% vs 11%) l’année précédant la grossesse, par rapport aux métiers ayant un niveau de contraintes plus faible. Pendant la grossesse, les écarts de consommation se réduisaient, mais la supplémentation en acide folique reste insuffisante dans certains groupes professionnels, notamment chez les agents de service hospitalier et les aides-soignantes. Au-delà des consommations médicamenteuses, les femmes exposées au plus grand nombre de contraintes présentaient également davantage de complications (prééclampsie, diabète gestationnel et menace d’accouchement prématuré). Elles avaient également un recours plus fréquent à l’interruption volontaire de grossesse.
Ces travaux soulignent l’intérêt d’une évaluation précoce des conditions de travail, d’une meilleure information pré-conceptionnelle et d’aménagements de poste afin de réduire les inégalités de santé pendant la grossesse.
Pour aller plus loin : une partie des travaux est disponible en ligne : https://doi.org/10.64898/2026.01.12.26343952.
Utilisation des inhibiteurs de points de contrôle immunitaire pendant la grossesse : quelles données ?
Ludivine TRAVERSO et Isabelle LACROIX (Toulouse)
Les inhibiteurs de points de contrôle immunitaire (ICI) sont des immunothérapies récentes qui agissent en bloquant l’activité des récepteurs co-inhibiteurs exprimés à la surface des lymphocytes T infiltrant la tumeur. Ainsi, cette inhibition permet de restituer une réponse immunitaire efficace dirigée contre les cellules tumorales. Cette activation immunitaire peut être à l’origine d’effets indésirables d’ordre immunitaire (irAE) de type maladies auto-immunes (thyroïdite, hépatite, pneumopathie…).
Le cancer touche 1 femme enceinte sur 1000 et on peut donc être amené à utiliser ces ICI pendant la grossesse. Ces anticorps ne passent pas ou très peu le placenta au cours du 1er trimestre de grossesse en raison d’un poids moléculaire élevé et de ce fait, un effet tératogène n’est pas attendu. Par contre, ils profitent du transport actif des anticorps maternels pour franchir le placenta à partir du 2nd trimestre. Les voies PD-1 / PD-L1 et CTLA-4 sont essentielles pour permettre au système immunitaire maternel de tolérer le fœtus (1). Ainsi, les ICI pourraient perturber ce système et entrainer une augmentation du risque de fausse couche spontanée. Par ailleurs, on peut s’interroger sur un risque potentiel d’irAE chez les enfants exposés in utero aux ICI.
En 2026, une revue systématique a porté sur une sélection de vingt case reports et trois études rétrospectives incluant un total de 1843 femmes enceintes ayant reçu un traitement de leur cancer par un ICI. Parmi les case reports, 26 patientes ont reçu des ICI en mono ou bithérapie. Trois cas d’irAE ont été publiés (2 avec le pembrolizumab et la dernière avec le nivolumab) : une gastroentérite d’origine auto-immune, une dilatation intestinale et entérocolite nécrosante (ayant nécessité une résection intestinale) et une hypothyroïdie néonatale (2). Trois études observationnelles incluant, chacune, entre 77 et 98 femmes traitées par ICI, ont mis en évidence des taux élevés d’accouchements prématurés (entre 20 et 25%), de retards de croissance intra-utérins (6 à 7%) et de pathologies néonatales (autour de 20%). Ces effets pourraient être en lien avec l’exposition médicamenteuse mais également avec la pathologie maternelle. Les taux de malformation rapportés dans 2 des 3 études étaient semblables à ceux de la population générale (2,6 et 3,3%).
Les ICI ont un profil pharmacologique qui laisse présager des effets délétères pendant la grossesse tels que fausses couches spontanées et maladies auto-immunes chez les enfants. De nouvelles données sont nécessaires avant de pouvoir établir un vrai profil de sécurité clinique des ICI durant la grossesse.
- Borgers JSW, Heimovaara JH, Cardonick E, Dierickx D, Lambertini M, Haanen JBAG, Amant F. Immunotherapy for cancer treatment during pregnancy. Lancet Oncol. 2021 Dec;22(12):e550-e561. doi: 10.1016/S1470-2045(21)00525-8. PMID: 34856152.
- Keller CL, Hermanson KC, Schuller RM, Alzghari SK. Immune Checkpoint Inhibitor Exposure During Pregnancy: A Systematic Review. Pharmacotherapy. 2026 Mar;46(3):e70115. doi: 10.1002/phar.70115. PMID: 41660707.
La nouvelle tendance de l’utilisation de testostérone chez les femmes : hormone miracle ou risques sous-estimés ?
Lucie Blanchard (interne), Marilou Duboëlle (Montpellier)
La supplémentation en testostérone chez la femme, proposée dans un contexte de fatigue, baisse de libido ou symptômes de la ménopause, est en augmentation ces dernières années, notamment aux États-Unis. En l’absence de spécialités spécifiquement approuvées dans cette indication dans de nombreux pays, un article récent rapportant ce phénomène souligne l’augmentation des prescriptions, souvent hors AMM, parfois à des doses supra-physiologiques.
Sur le plan physiologique, la testostérone intervient chez la femme dans la masse osseuse, la fonction musculaire et la sexualité, avec un déclin progressif lié à l’âge. Certaines recommandations évoquent ainsi l’utilisation de faibles doses, visant des concentrations physiologiques de la femme jeune (environ 5 mg/j), chez des patientes ménopausées ou parfois même en périménopause présentant un trouble du désir sexuel après exclusion des autres causes.
Aux États-Unis, de nombreuses patientes se tournent vers des cliniques spécialisées ou des structures de “bien-être” lorsque la prescription médicale classique est refusée, conduisant à l’utilisation de crèmes, implants ou injections, parfois à des doses équivalentes à celles observées chez l’homme. Si une supplémentation à dose physiologique peut améliorer le désir sexuel chez certaines femmes ménopausées, les données de sécurité restent limitées, en particulier à long terme. Le recours à des formulations initialement conçues pour les hommes et l’absence de dosages adaptés aux femmes, expose à un risque accru de surdosage et d’effets indésirables sous-estimés.
Les effets indésirables sont principalement dose-dépendants : acné, alopécie, hirsutisme, troubles de l’humeur, irritabilité ou hypersexualité. Des effets de virilisation, parfois irréversibles, sont décrits, notamment l’épaississement de la voix, l’hypertrophie clitoridienne et l’augmentation de la pilosité. Les implants à libération prolongée constituent un point de vigilance particulier en raison d’une exposition prolongée et de la persistance possible des effets plusieurs mois après l’administration.
La principale incertitude concerne la sécurité à long terme d’une exposition chronique chez la femme, notamment à doses élevées. Les risques cardiovasculaires, métaboliques, endocriniens et psychiatriques restent insuffisamment caractérisés. Cette incertitude est d’autant plus préoccupante que l’effet euphorisant et le sentiment de “bien-être” ou de regain de vitalité décrits par certaines patientes peuvent conduire à une poursuite du traitement, voire à une augmentation des doses, malgré des effets indésirables déjà présents. Par ailleurs, la médiatisation et les témoignages relayés sur les réseaux sociaux contribuent à banaliser cet usage et à en minimiser les risques.
Dans ce contexte, l’utilisation de testostérone chez la femme constitue un signal de vigilance. Elle doit reposer sur une évaluation rigoureuse des indications, l’utilisation de doses physiologiques, une information claire sur la balance bénéfices/risques et une surveillance clinique adaptée, compte tenu du manque de recul et du caractère potentiellement irréversible de certains effets.
Référence :
Dominus S. Les Américaines et la révolution de la testostérone : “J’ai retrouvé l’envie de faire l’amour”. Courrier International. 2026.
Impact écologique des médicaments : Eco-pharmacologie
Claire de Canecaude ( Toulouse)
A l’heure des prises de conscience écologiques dans de nombreux domaines, le médicament et le soin en général n’échappent pas à cette problématique. Pour le médicament, cela se traduit par une écoprescription qui doit prendre en compte différents aspects : l’impact carbone de la spécialité utilisée, le choix de la voie la plus écoresponsable si possible, le respect des indications et des durées de prescriptions, la déprescription, l’écotoxicité (écopharmacovigilance) mais également la balance bénéfices-risques des médicaments !
Les communications scientifiques et les outils pratiques se multiplient en France à ce sujet. En février 2025, plusieurs ministères ont conjointement publié une méthodologie d’évaluation de l’empreinte carbone des médicaments (1), de nombreuses sociétés savantes font des fiches d’information et de la littérature scientifique émerge. L’empreinte carbone du système de santé en France représente à lui seul 8 % des émissions de gaz à effet de serre nationales, dont plus de la moitié (55 %) sont engendrées par les médicaments et dispositifs médicaux contre 45 % pour l’impact de l’offre de soins.
Parmi les messages clés, on retrouve notamment que l’empreinte carbone d’une forme intraveineuse (avec le matériel nécessaire à son administration) peut être plus de 10 fois supérieure à la voie orale pour une biodisponibilité équivalente (2) pour les antibiotiques. Le facteur peut être encore plus important pour le paracétamol (3). Pour un inhalateur pressurisé les émissions de gaz à effet de serre sont 10 à 20 fois supérieures par rapport à un inhalateur à poudre / brumisateur.
Il conviendrait de rajouter à ces messages clés que prescrire un médicament avec un Service Médical Rendu (SMR) insuffisant et/ou une Amélioration du Service Médical Rendu (ASMR) inexistante, dont l’évaluation n’a pas permis de démontrer la preuve de son efficacité est polluant ! Prescrire en tenant compte de la balance bénéfices/risques des médicaments est donc une démarche indispensable d’écoprescription ! Désormais, la notion d’éco-pharmacologie devrait être pris en compte dans les critères de choix des médicaments au sein des COMEDIMS (Comité des Médicaments et des Dispositifs Médicaux).
- https://sante.gouv.fr/actualites-presse/presse/communiques-de-presse/article/mise-en-place-d-une-methodologie-d-evaluation-de-l-empreinte-carbone-des
- https://www.infectiologie.com/UserFiles/File/groupe-atb/2025-07-fiche-pratique-po-ou-iv.pdf
- Davies JF, McAlister S, Eckelman MJ, et al; TRA2SH, GASP and WAAREN collaborators. Environmental and financial impacts of perioperative paracetamol use: a multicentre international life-cycle assessment. Br J Anaesth. 2024 Dec;133(6):1439-1448.
Attention, la méthamphétamine revient !
Inès Quinzin (étudiante M1), Romain Hacquet, Maryse Lapeyre-Mestre (Toulouse)
La méthamphétamine est un psychostimulant dérivé de l’éphédrine et de structure proche de l’amphétamine, qui augmente principalement les concentrations synaptiques de dopamine en inversant le sens des transporteurs de la dopamine (DAT) et des transporteurs vésiculaires des monoamines de type 2 (VMAT-2) (1). Présente en pharmacie sous le nom de PERVITINE* en Allemagne jusqu’en 1988, la commercialisation des spécialités pharmaceutiques françaises (TONEDRON* et MAXITON*) a été interrompue par l’arrêté du 2 octobre 1967 (2). Ce retrait faisait suite au décès du coureur britannique Tom Simpson lors de l’ascension du Mont Ventoux pendant le Tour de France en juillet 1967. La découverte de plusieurs tubes de TONEDRON* dans son maillot avait alors illustré les risques graves liés au détournement de cette substance en milieu sportif (3,4).
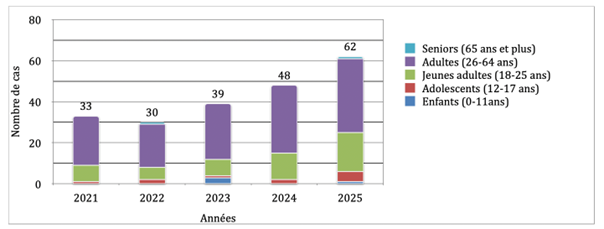
Entre 2021 et 2025, le système français d’addictovigilance a enregistré 212 cas impliquant la méthamphétamine, dont 76 % considérés comme « graves », incluant 27 comas et 16 décès. Cette population est majoritairement masculine (86 %) avec un âge médian de 31 ans, mais 17 mineurs sont également recensés. Le nombre de signalements a doublé en cinq ans pour atteindre 62 cas en 2025. La plupart des situations révèlent une poly consommation avec la cocaïne dans un quart des cas, puis le cannabis. Les consommations exclusives rapportent surtout des troubles neurologiques (céphalées), psychiatriques (anxiété, hallucinations, agitations) et cardiovasculaires (tachycardie).
Par ailleurs, les douanes françaises signalent une augmentation des saisies de méthamphétamine avec 342 kg en 2024, (+ 64 % annuel) (5), tendance confirmée fin 2025 par une saisie supplémentaire de 200 kg (6). Ces éléments suggèrent une augmentation de la consommation de méthamphétamine en France, qui devrait être confirmée par l’enquête d’addictovigilance en cours.
Références
- Nickell, J. R., Siripurapu, K. B., Vartak, A., Crooks, P. A. & Dwoskin, L. P. The Vesicular Monoamine Transporter-2: An Important Pharmacological Target for the Discovery of Novel Therapeutics to Treat Methamphetamine Abuse. Adv Pharmacol 69, 71–106 (2014).
- Jeanneney J-M, Ministère des affaires sociales. Arrêté du 2 octobre 1967 portant inscriptions à la section II des tableaux des substances vénéneuses. 1967.
- Virlogeux H, Guerriaud M. Origines, historique et conséquences de l’usage de la Pervitine en Allemagne, de la période nazie à nos jours. Dijon: Université de Bourgogne; 2025.
- Le Daré B, Morel I, Gicquel T. Méthamphétamine : où en est-on 100 ans après sa découverte ? La Presse Médicale Formation. 2020 Jun 1;1(2):222–8.
- Direction générale des douanes et droits indirects. Bilan annuel de la douane 2024 [Internet]. Direction générale des douanes et droits indirects (DGDDI); 2025 [consulté le 16 févr 2026]. Disponible sur: https://www.douane.gouv.fr/sites/default/files/2025-03/24/Bilan-annuel-2024-douane_0.pdf
- David Di Giacomo. Franceinfo. 2026 [consulté le 16 févr 2026]. Plus de 200 kilos de méthamphétamine saisis, trois suspects mis en examen en Meurthe-et-Moselle. Disponible sur: https://www.franceinfo.fr/societe/drogue/plus-de-200-kilos-de-methamphetamine-saisis-des-petites-mains-d-un-cartel-mexicain-interpellees-en-meurthe-et-moselle_7740439.html
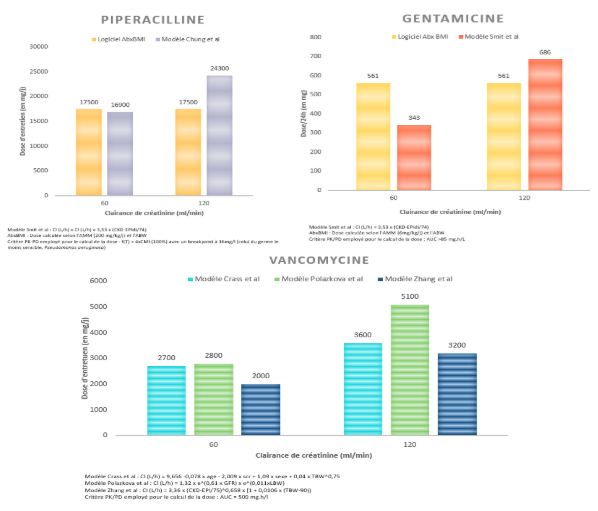
Antibiotiques à élimination rénale chez l’adulte obèse : la dose d’entretien doit-elle être ajustée au poids corporel ou à la fonction rénale ?
Alice OURLY (interne), Peggy GANDIA (Toulouse)
Selon l’Organisation mondiale de la santé, la prévalence de l’obésité pourrait atteindre 50 % d’ici 2035. Définie par un IMC > 30 kg/m², elle s’accompagne de comorbidités et d’une prescription accrue de médicaments. Les schémas posologiques actuels, établis chez des patients de corpulence standard, ne tiennent pas compte des modifications de composition corporelle observées chez le sujet obèse. L’augmentation du poids reflète principalement une expansion de la masse grasse, tandis que l’élimination rénale et hépatique est davantage corrélée à la masse maigre, exposant à un risque de surexposition lors d’un ajustement strict au poids total.
L’adaptation posologique demeure largement empirique, fondée sur le poids total, idéal ou ajusté. Alors que la dose de charge est conditionnée par le volume de distribution, la dose d’entretien est gouvernée par la clairance d’élimination, elle-même fortement dépendante de la fonction rénale pour les composés hydrophiles.
Ce travail analyse les modèles de pharmacocinétique de population (PK Pop) disponibles chez l’adulte obèse (hors réanimation) pour la Gentamicine, la Pipéracilline et la Vancomycine. Les équations de clairance et de volume de distribution ont été appliquées à un patient virtuel (150 kg ; 185 cm) présentant deux niveaux de fonction rénale (60 et 120 mL/min/1,73 m²).
Les résultats montrent que les doses d’entretien pour ces trois antibiotiques varient davantage selon la fonction rénale que selon le poids corporel, soulignant les limites des adaptations purement pondérales et l’intérêt d’une individualisation intégrant modèles de PK Pop et suivi thérapeutique pharmacologique.
Figure 1. Comparaison des doses d’entretien selon le logiciel AbxBMI et les modèle de PK Pop retenus pour la Gentamicine (a) , la Pipéracilline (b) et la Vancomycine (c) chez un patient obèse virtuel de 150 kg et 185 cm.
- Crass L, et al. Dosing vancomycin in the super obese: less is more. J Antimicrob Chemother 2018 ; 73: 3081–3086.
- Polášková L, et al. Vancomycin population pharmacokinetics and dosing proposal for the initial treatment in obese adult patients. Front. Pharmacol ; 15:1364681.
- Zhang T, et al. How to Dose Vancomycin in Overweight and Obese Patients with Varying Renal (Dys)function in the Novel Era of AUC 400–600 mg·h/L-Targeted Dosing. Clinical Pharmacokinetics ; 63:79–91
- Chung E, et al. Population pharmacokinetics and pharmacodynamics of piperacillin and tazobactam administered by prolonged infusion in obese and nonobese patients. J Clin Pharmacol ; 55(8):899-908
- Smit C, et al. Dose recommendations for gentamicin in the real-world obese population with varying body weight and renal (dys)function. Journal of Antimicrobial Chemotherapy ; 75: 3286–3292

BIP Occitanie fait partie de l'International Society of Drug Bulletins (ISDB)